Durante más de un siglo, los médicos han estado interesados en usar virus para tratar el cáncer, y en los últimos años un número pequeño pero creciente de pacientes ha comenzado a beneficiarse de este enfoque.
Algunos virus tienden a infectar y matar células tumorales. Conocido como virus oncolíticos , este grupo incluye los virus que se encuentran en la naturaleza, así como los virus modificados en el laboratorio para reproducirse de manera eficiente en las células cancerosas sin dañar las células sanas.
Hasta la fecha, solo un virus oncolítico, una forma genéticamente modificada de un herpesvirus para tratar el melanoma, ha sido aprobado por la Administración de Alimentos y Medicamentos (FDA), aunque varios virus se están evaluando como posibles tratamientos para el cáncer en ensayos clínicos.
Los virus oncolíticos han sido vistos durante mucho tiempo como herramientas para matar directamente a las células cancerosas. Pero un creciente cuerpo de investigación sugiere que algunos virus oncolíticos pueden funcionar, al menos en parte, al desencadenar una respuesta inmune en el cuerpo contra el cáncer.
Cuando un virus infecta una célula tumoral, el virus hace copias de sí mismo hasta que estalla. La célula cancerosa que está muriendo libera materiales, como los antígenos tumorales , que permiten que el sistema inmunitario reconozca o "vea" el cáncer.
"Los virus oncolíticos alertan al sistema inmunitario de que algo está mal", dijo Jason Chesney, MD, Ph.D., director del Centro de Cáncer James Graham Brown de la Universidad de Louisville. Esto puede conducir a una respuesta inmune contra las células tumorales cercanas (una respuesta local) o células tumorales en otras partes del cuerpo (una respuesta sistémica).
Por este motivo, algunos investigadores consideran que los virus oncolíticos son una forma de inmunoterapia, un tratamiento que aprovecha el sistema inmunitario contra el cáncer. Pero muchos en el campo estarían de acuerdo en que se necesitan más estudios para aprender cómo funcionan los diferentes virus oncolíticos contra el cáncer.
Un enfoque moderno para una vieja idea
Desde finales de 1800, los médicos han observado que algunos pacientes con cáncer entran en remisión, aunque solo sea temporalmente, después de una infección viral . Hoy en día, varias docenas de virus y algunas cepas de bacterias se están estudiando como posibles tratamientos contra el cáncer, de acuerdo con una investigación presentada en una conferencia patrocinada por el NCI sobre el uso de microbios como terapias contra el cáncer en 2017.
"La terapia del virus oncolítico es de creciente interés para los investigadores por una razón: está funcionando", dijo Juan Fueyo, MD, del MD Anderson Cancer Center de la Universidad de Texas, que codesarrolló un tipo de virus oncolítico que se prueba en pacientes con tumores cerebrales. .
Aunque la noción de usar virus en la terapia contra el cáncer es antigua, la ciencia solo comenzó a avanzar en la década de 1990 con avances en tecnología de ingeniería genética, señaló Matthias Gromeier, MD, del Duke Cancer Institute, quien dirigió ensayos clínicos de un genéticamente modificado forma de poliovirus.
"Hubo otro cambio, alrededor de 2005, cuando las personas comenzaron a darse cuenta de que el verdadero valor de los virus en la terapia contra el cáncer es la inmunoterapia", continuó el Dr. Gromeier. "Hoy, los virus están firmemente establecidos como una opción potencial para mejorar y mediar la inmunoterapia".
Agregó: "Todavía son los primeros días de los virus oncolíticos, pero ahora se está poniendo interesante".
La primera terapia contra el virus oncolítico aprobada por la FDA
El primer virus oncolítico para recibir aprobación de la FDA era un tratamiento para el melanoma conocido como laherparepvec talimogene (Imlygic ® ), o T-VEC. El tratamiento, que se inyecta en los tumores, fue diseñado para producir una proteína que estimula la producción de células inmunes en el cuerpo y para reducir el riesgo de causar herpes.
En algunos pacientes que reciben la terapia, los tumores que no pudieron inyectarse se han encogido, lo que sugiere que T-VEC puede generar una respuesta inmune sistémica, señaló Howard Kaufman, MD, del Rutgers Cancer Institute de Nueva Jersey.
"El virus oncolítico mata las células tumorales y causa la liberación de señales de peligro, que ayudan a generar una respuesta inmune", explicó el Dr. Kaufman, quien codirigió el ensayo clínico que condujo a la aprobación de T-VEC .
Investigando Interacciones con el Sistema Inmune
En la reunión del NCI sobre el uso de microbios como terapias contra el cáncer el año pasado, más de 350 investigadores discutieron muchos temas, incluida la necesidad de comprender mejor cómo los agentes infecciosos interactúan con los tumores y con los componentes del sistema inmune.
Los mecanismos biológicos utilizados por los virus para matar tumores dependen de varios factores, incluyendo el virus, el tejido o célula objetivo, y las vías biológicas que se dirigen, según Phillip Daschner de la División de Biología del Cáncer del NCI , quien ayudó a organizar la conferencia del NCI.
Algunos virus funcionan principalmente al matar las células tumorales, mientras que otros funcionan al dirigir respuestas inmunitarias locales o sistémicas, explicó. No obstante, "hubo un consenso en la reunión de que, incluso para las terapias directamente oncolíticas, probablemente haya un componente inmunitario importante en la respuesta", agregó.
El Dr. Kaufman señaló que T-VEC, cuando se administra solo o en combinación con otras terapias, generalmente ha sido bien tolerado por los pacientes en ensayos clínicos.
"Seguimos impresionados por el perfil de seguridad de estos enfoques", dijo. "La calidad de vida de muchos de estos pacientes apenas se ve afectada por estos agentes".
Usar virus para mejorar la respuesta inmune del cuerpo
Uno de los desafíos para los investigadores ahora es tratar de mejorar la respuesta inmune al tumor a través de una variedad de estrategias, que incluyen la combinación de terapia con virus oncolítico e inmunoterapia.
La promesa de este enfoque se ha demostrado en dos ensayos clínicos en fase inicial. Los pacientes con melanoma que recibieron T-VEC más un tipo de inmunoterapia conocido como inhibidor del punto de controltuvieron tasas de respuesta más altas que aquellos que recibieron un inhibidor del punto de control solo.
En un ensayo, casi 200 pacientes recibieron T-VEC con o sin ipilimumab (Yervoy®) . Los resultados sugirieron a los investigadores que la terapia combinada podría inducir una respuesta inmune. "Para mí, ese es el gran hallazgo de este estudio", dijo el Dr. Chesney, quien codirigió el ensayo clínico con el Dr. Kaufman.
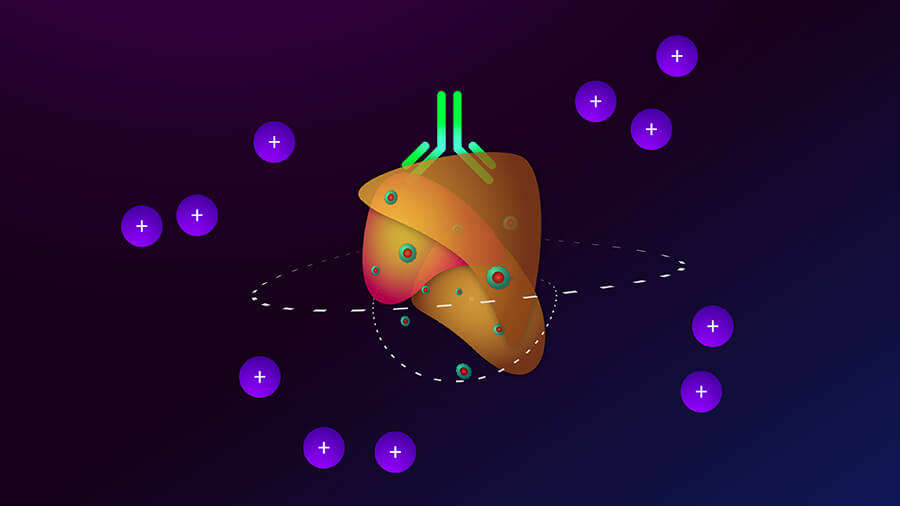
Ilustración de la terapia con virus oncolítico T-VEC (círculos verdes con centros rojos) y pembrolizumab (centro superior verde de forma) interactuando con un tumor (naranja) y células inmunitarias (círculos de color púrpura con símbolos +).
En el segundo ensayo , que incluyó 21 pacientes, T-VEC se combinó con pembrolizumab (Keytruda ® ) . El virus oncolítico indujo la infiltración de células inmunes conocidas como células T en tumores que tenían bajos niveles de estas células antes del tratamiento, hallaron los investigadores.
El estudio sugiere que la terapia viral puede cambiar el microambiente local para convertir un tumor inmunológicamente "frío", es decir, un tumor que carece de células T, en un tumor inflamado o "caliente", señaló John BAG Haanen, Ph.D. , del Netherlands Cancer Institute en un comentario que acompaña los resultados del estudio .
"La inyección [de T-VEC] es como encender una cerilla: es la chispa lo que inicia un incendio", dijo Antoni Ribas, MD, Ph.D., del UCLA Jonsson Comprehensive Cancer Center, quien dirigió la prueba. La terapia fue generalmente bien tolerada, notó, y los efectos secundarios más comunes fueron fatiga, fiebre y escalofríos.
Se está llevando a cabo un ensayo clínico de fase 3 que involucra a 600 pacientes con melanoma que recibirán T-VEC con o sin pembrolizumab para evaluar la terapia de combinación en un gran estudio aleatorizado.
La misma combinación, T-VEC más pembrolizumab, también se está evaluando en un ensayo clínico para pacientes con melanoma avanzado que ha progresado a pesar del tratamiento con un inhibidor de punto de control como pembrolizumab o nivolumab (Opdivo®) .
Este ensayo patrocinado por el NCI está probando la idea de que las inyecciones de T-VEC en tumores de melanoma accesibles aumentarán la infiltración de células inmunes en estos y potencialmente otros tumores, haciéndolos susceptibles al tratamiento con pembrolizumab.
Una nueva forma de administrar virus
La mayoría de las terapias con virus oncolíticos se han probado en pacientes con melanoma o tumores cerebrales, y la mayoría de los tratamientos se han administrado como inyecciones en tumores. Dos nuevos estudios destacan los esfuerzos para ampliar la cantidad de tipos de cáncer tratados con terapias con el virus oncolítico, así como los métodos de administración.
Uno de los estudios encontró que un virus oncolítico administrado por vía intravenosa podría atravesar la barrera hematoencefálica y entrar en tumores cerebrales , matando las células tumorales. El tratamiento usa un tipo de virus conocido como reovirus, que causa síntomas leves de un resfriado o una infección estomacal en los niños.
En el segundo estudio, los investigadores probaron el virus Maraba, que originalmente se aisló de una especie de mosca de la arena en Brasil, como una forma de sensibilizar los tumores a la inmunoterapia en un modelo murino de cáncer de mama triple negativo.
En ambos estudios, los investigadores encontraron que administrar terapia con virus oncolítico antes de la cirugía puede alterar la respuesta inmune del cuerpo y mejorar los efectos del tratamiento posterior con un inhibidor de punto de control.
Un enfoque de inmunoterapia usando el virus Maraba (arriba) e inhibidores de punto de control curaron el cáncer de mama agresivo en ratones.
"Las inmunoterapias combinadas como estas pueden ser más eficaces cuando se usan al inicio del tratamiento cuando la carga tumoral es menor y los sistemas inmunes están intactos", anotó Marie-Claude Bourgeois-Daigneault, Ph.D., de la Universidad de Ottawa, investigadora del Maraba. estudio de virus
Prueba de una forma modificada de poliovirus contra tumores cerebrales
En el Instituto del Cáncer de Duke, el Dr. Gromeier y sus colegas han estado probando un poliovirus diseñado, llamado PVS-RIPO, en pacientes con glioblastoma.
Cuando la investigación comenzó a mediados de la década de 1990, el Dr. Gromeier vio los virus oncolíticos principalmente como agentes para matar las células cancerosas. Su pensamiento cambió, sin embargo, ya que PVS-RIPO fue probado en pacientes , y su equipo notó cambios clínicos asociados con la respuesta inmune en los pacientes.
"Desde los primeros pacientes, observamos señales muy claras de que el virus provocaba respuestas inmunes antitumorales", recordó el Dr. Gromeier. Algunos pacientes tenían hinchazón en el cerebro y "cambios profundos en el tumor que tardaron meses en desarrollarse, lo que es consistente con un evento inmune", explicó.
En base a los resultados de los estudios clínicos, la FDA en 2016 otorgó un "estado innovador" a la terapia de poliovirus de Duke, que permite a los funcionarios de la FDA acelerar la revisión de la terapia por parte de la agencia para su aprobación.
"Estamos interesados en explorar lo que podemos combinar con PVS-RIPO", dijo el Dr. Gromeier. "Todo el mundo parece estar de acuerdo en que no hay un único modo de tratamiento que sirva para tratar el cáncer".
En pacientes con glioblastoma se está llevando a cabo una prueba de fase 2 de PVS-RIPO con o sin el fármaco de quimioterapia lomustina (Gleostine ® ) .
Investigando los mecanismos de la terapia con el virus oncolítico
Para aprender más sobre los mecanismos por los cuales la terapia con poliovirus ataca a las células tumorales, los investigadores de Duke realizaron recientemente experimentos en líneas celulares de cáncer y en ratones.
Descubrieron que las células cancerosas infectadas con PVS-RIPO liberaban antígenos tumorales y otro material que activaba las células inmunes llamadas células dendríticas e inducían una respuesta inmune contra las células cancerosas.
"En el modelo de ratón, mostramos que un poliovirus podría inducir una respuesta de células T que reconoce el tumor", dijo Smita Nair, Ph.D., de la Escuela de Medicina de la Universidad de Duke. El hallazgo proporciona un respaldo adicional para probar el virus oncolítico en combinación con otros tipos de inmunoterapias, incluidos los inhibidores del punto de control, agregó.
El equipo de Duke está planificando un ensayo clínico para probar PVS-RIPO en seis pacientes con cáncer de mama triple negativo. Dos semanas antes de someterse a la cirugía, los pacientes recibirán inyecciones del tratamiento en sus tumores y se seguirán para determinar si el poliovirus desencadena algún cambio en las moléculas del sistema inmune o en el tumor.
Futuras preguntas de investigación y prioridades para el campo
Dado que los virus oncolíticos se analizan en ensayos clínicos, los investigadores tratarán de averiguar qué pacientes probablemente responderán. "Necesitamos biomarcadores para ayudar a desarrollar terapias de combinación eficaces y para seleccionar a los pacientes que tienen más probabilidades de beneficiarse de ciertas combinaciones", dijo el Dr. Nair.
Otro desafío para el campo será usar el conocimiento obtenido de los ensayos clínicos de melanoma para desarrollar tratamientos para pacientes con otros tipos de tumores, anotó el Dr. Chesney.
Para los investigadores, también será importante entender "la cantidad de infección y muerte del tumor que se requiere para tratar el cáncer", dijo el Dr. Gromeier. "Estas son preguntas críticas que debemos responder, y estamos trabajando en ello".
Los virus oncolíticos también pueden revelar información sobre la inmunoterapia
La investigación sobre virus oncolíticos puede arrojar información sobre el uso de inmunoterapias actuales.
"Los virus son herramientas excelentes para ayudarnos a comprender cómo funciona la respuesta inmune antitumoral", dijo el Dr. Fueyo, del MD Anderson. "Lo que aprendemos de los virus nos ayudará a avanzar en el campo de la inmunoterapia".
La evolución en el pensamiento sobre los virus oncolíticos desde que el Dr. Fueyo comenzó a trabajar en el campo hace dos décadas representa un cambio importante que tiene implicaciones para futuras investigaciones.
"Solíamos pensar solo en mejorar los virus, en ser más poderosos, en matar las células tumorales", dijo el Dr. Fueyo. "Ahora tenemos que encontrar formas de ayudar a los virus a mejorar la respuesta inmune".
Respuestas